膀胱がんとは
腎臓で作られた尿は尿管を通って膀胱に溜まり、尿道を通って体外に排出されます。この尿の通り道を尿路といいます。膀胱は尿路の一部であり、尿を溜める袋状の骨盤内にある臓器です。膀胱の内腔は尿路上皮という組織で覆われています。
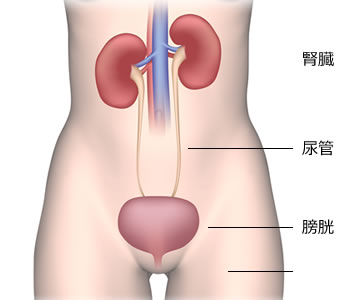
図1
膀胱にできるがんを膀胱がんといい、大部分(90%以上)は尿路上皮がんです。
2019年に日本で膀胱がんと診断されたかたは約23000人(男性:女性=4:1)、2020年に膀胱がんで死亡されたかたは9168人でした。2009-2011年の5年生存率は73.3%でした。喫煙が膀胱がんの最大の危険因子(リスクファクター)であり、50%の膀胱がんの原因とされています。
症状
膀胱がんの症状には、血尿・頻尿・排尿時の痛み・残尿感などがあります。このうち膀胱がんに特徴的なのは、痛みを伴わない血尿です。
検査
膀胱がんの検査では、まず尿検査(検尿、尿細胞診、尿中腫瘍マーカー)を行い、尿の中に血液やがん細胞が含まれているかどうかを調べます。必要に応じて超音波検査や膀胱鏡(膀胱の内視鏡)検査を行い、がんであることがわかった場合にはCTやMRIなどの画像検査をおこなうこともあります。
病期
膀胱がんの病期(ステージ)は、TNM分類というかたちで行います。以下の3種のカテゴリーの組み合わせで決定されます。
- Tカテゴリー:がんの深達度
- Nカテゴリー:骨盤内リンパ節への転移
- Mカテゴリー:離れた臓器やリンパ節への浸潤・転移の有無

図2(国立がん研究センター がん情報サービスより)
I期-IV期という表し方もありますが膀胱がんの場合一般的ではなく、TNM分類で表記することが多いです。
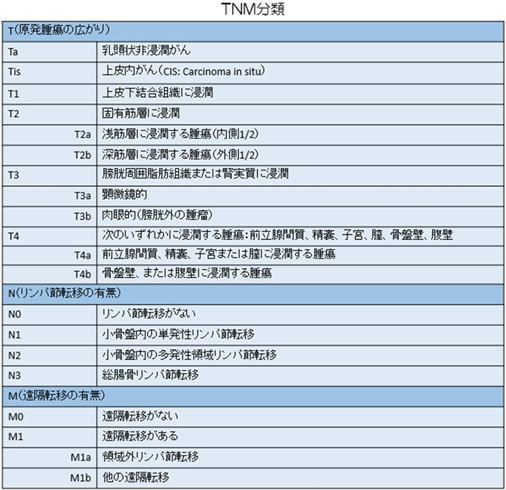
表1
特にポイントになるのがTステージで、T1以下のものを筋層非浸潤性膀胱がん(表在性膀胱がんとも呼びます)とT2以上の筋層浸潤性膀胱がんでは治療法が大きく異なります。Tステージを正確に決定するためには、以下にのべる内視鏡手術(TURBT)が必要になることが多いです。
治療
A.内視鏡的治療
TURBT(経尿道的膀胱腫瘍切除術)
尿道から膀胱内に内視鏡を挿入し、がんを電気メスで切除する治療法です。全身麻酔あるいは腰椎麻酔で行います。筋層非浸潤性膀胱がんの場合には根治的治療になる場合があります。筋層浸潤性膀胱がんの場合でも、正確な組織診断をつけるために「診断的治療」として行うことが多いです。初回のTURBTで再発リスクが高いと判断された場合や、筋層にがんがあるかどうか判断できなかった場合には再度TURBTを行うことがあります。
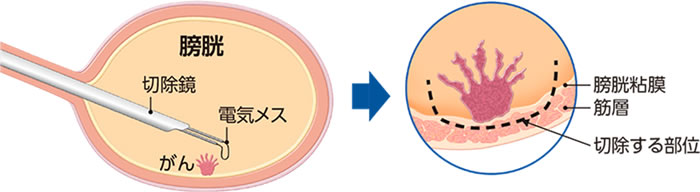
図3(オノ オンコロジー(小野薬品)より)
B.筋層非浸潤性膀胱がんの治療
TURBTで筋層非浸潤性膀胱がんと診断された場合、病理組織検査の結果でリスク分類が決まります。それによって標準治療が選択されます。膀胱内に細胞障害性抗がん薬やBCG(弱毒結核菌)を注入する膀胱内注入療法や、2回めのTURBTを行うことがあります。膀胱内注入療法で効果が見られなかった場合には、膀胱全摘除術を行うこともあります。

表2
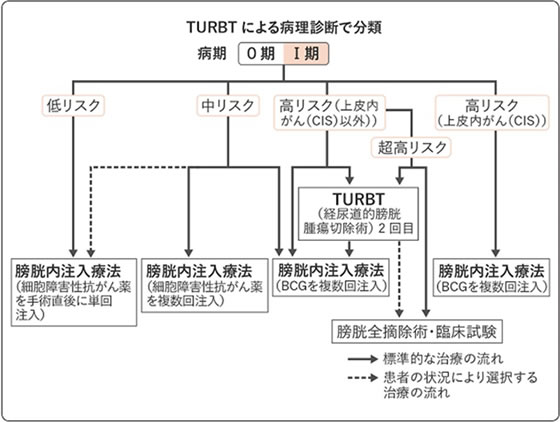
図4(国立がん研究センター がん情報サービスより)
C.筋層浸潤性膀胱がんの治療
転移のない筋層浸潤性膀胱がんの標準治療は膀胱全摘術です。膀胱を摘出した場合、尿を体外に排出するために尿路変更術も同時に行います。高齢であったり、膀胱全摘術に耐えられない合併症があったりする場合にはTURBT、薬物療法、放射線療法などを組み合わせる膀胱温存療法を行うこともあります。
転移がある場合には薬物療法などで対処します。
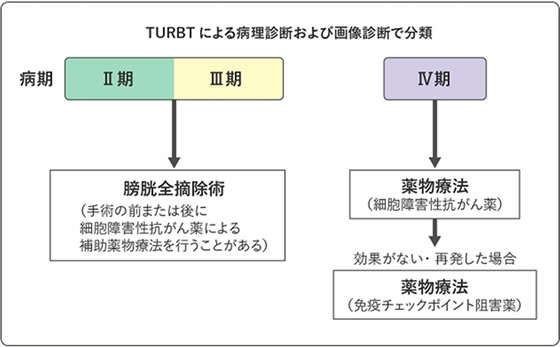
図5(国立がん研究センター がん情報サービスより)
D.膀胱内注入療法
1)細胞障害性抗がん薬注入療法
TURBTの直後などに膀胱内に(いわゆる)抗がん薬を膀胱内に注入します。
2)BCG(ウシ型弱毒結核菌)注入療法
BCG注入療法は免疫療法の一種になります。中リスク以上のがんの場合に行われます。頻尿や排尿時の痛み、血尿、発熱などの副作用が起きることがあります。
E.手術
転移のない筋層浸潤膀胱がんでは、手術をして膀胱を取り除く膀胱全摘術が標準治療です。
1) 膀胱全摘除術
男性では膀胱・前立腺、精嚢と骨盤内リンパ節を摘出します。尿道再発のリスクが高い場合は尿道も摘出します。女性では膀胱、子宮、膣の一部、尿道と骨盤内リンパ節を摘出します。
2) 尿路変向術
膀胱を摘出した場合には、尿を体外に出す経路を作る尿路変更術が必要になります。
尿路変更には以下のような方法があります。
a. 回腸導管造設術
小腸の一部(回腸)を切り離して尿管とつなぎ、腹壁に固定して尿の出口とする方法です。人工的に腹壁に作った排泄口を尿路ストマ(ウロストミー)と呼びます。尿を溜めるための装具(採尿袋)をつける必要があります。

図6(国立がん研究センター がん情報サービスより)
b. 新膀胱造設術
小腸(または大腸)を一部切り取って尿を溜めるための袋(新膀胱)を作り、尿管と尿道につなぐ方法です。ストマを作る必要がなく、尿道から排尿できることが特徴です。複雑な手術になり、体への負担が増えるほか、術後のメンテナンスが必要になります。
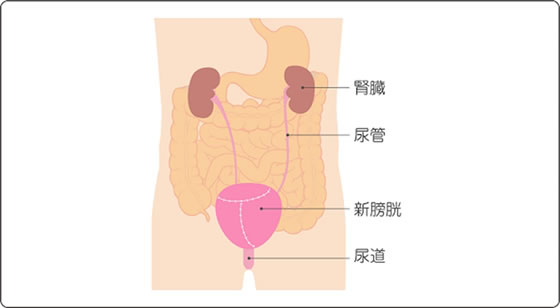
図7(国立がん研究センター がん情報サービスより)
c. 尿管皮膚ろう造設術
尿管を直接腹壁に固定して尿の出口にする方法です。尿路ストマと装具が必要ですが、1箇所ですむ場合と左右2箇所になる場合があります。
3) ロボット支援手術
上記の手術1),2)を手術支援ロボットを使っておこなうことも最近行われています。
F.放射線治療
膀胱がんでは標準治療ではありませんが、筋層浸潤膀胱がんで膀胱の温存を希望される場合などに薬物療法やTURBTと組み合わせた集学的治療の一環として行う場合があります。
G.薬物療法
切除が難しい進行がんや、転移・再発したがんに対しては薬物療法を行います。
1) 細胞障害性抗がん薬
いわゆる抗がん剤にあたります。最も多く行われるのはゲムシタビンとシスプラチンを併用するGC療法です。膀胱全摘除術の前に、手術の効果を高めるためにあらかじめ抗がん薬を使う(術前化学療法)こともあります。
2) 免疫チェックポイント阻害薬
細胞障害性抗がん薬の効果がなく、がんの再発や進行がみられた場合には、免疫療法として免疫チェックポイント阻害薬の使用を検討します。新しい治療法で、毎年のように新しい薬や使用法が開発されていますので担当医にご相談ください。

