尿路結石とは
尿路(図)に発生した結石のことです。 尿路とは腎盂腎杯・尿管・膀胱・前立腺(男性のみ)・尿道を指します。 通常結石は腎盂腎杯と膀胱で発生します。 以前は男性に多い病気でしたが、近年は男女ともに生活習慣病(高血圧、高脂血症、糖尿病、高尿酸血症)を背景に増加傾向です。 男性では7人に1人、女性では10人に1人が生涯に尿路結石を経験するようになっています。

尿路結石による症状
1)痛み
有名なのは世界3大激痛の一つとされる尿管結石による痛みです。 これは腎臓で作られた結石が尿管に下降して尿が流れにくくなり、腎臓が腫れてしまう(水腎症)ことで起こります。多くの方が救急車を利用して病院を受診されます。繰り返す痛みを経験しますが、これは結石が移動したり留まっていても尿の流れが良くなったり悪くなったりを繰り返すからです。水腎症が続くと体が慣れてしまうため痛みは数日から数週間程度で治ります。水腎症は腎臓に良くない状態のため痛みがなくても治療が必要です。
2)腎機能障害
数週間から数ヶ月水腎症が持続すると腎臓の機能が悪くなってしまいます。一旦機能が悪くなると、回復までの期間が短ければ元に戻りますが、水腎症の期間が長いほど元に戻らなくなります。痛みがないからといって放置すると腎臓の機能が無くなってしまう可能性があります。 慢性的に腰痛をお持ちの方は普段の腰痛と区別がつかず腎臓の機能が悪い状態で見つかることがあるため、定期的に超音波検査やCT検査で水腎症がないかチェックすることが大切です。
3)発熱
結石には細菌が住みつきやすく、腎盂腎炎による発熱を起こす可能性があります。 結石が原因となった腎盂腎炎は抗生剤の治療で治癒しにくいため繰り返しやすい特徴があります。 また水腎症を伴った状態で腎盂腎炎になった場合は流れが悪くなった尿で細菌が増えやすいため腎臓を経由して多くの細菌が血液に入りやすく、多くの場合重症になり場合によって生命に危険が及ぶ場合があります。
尿路結石の検査
1)尿検査
目で見て血尿がなくても、検査では多くの場合血尿が見られます。
2)血液検査
現在の腎機能の評価や治療に伴う推移を見ます。また炎症の存在や程度を見ます。 尿路結石は生活習慣病の存在と深い関係があることがわかっていますので糖尿病や高脂血症、高尿酸血症の程度を知るのにも役立ちます。 生活習慣病が未治療の場合は内科での積極的な治療をお勧めする場合があります。
3)超音波検査
腎臓が腫れている状態(水腎症)がないか、腎臓内部や膀胱内に結石がないかを調べます。利点として被曝がないため繰り返し検査ができる、妊婦さんでも心配なく検査ができることが挙げられます。
4)レントゲン検査
結石の大きさや位置を確認することができます。 利点として簡便に検査ができる、CTより少ない被曝量で検査ができることが挙げられます。欠点としては少なくても被曝がある、レントゲンで映らない結石があることが挙げられます。
5)CT検査
結石の大きさや硬さ、水腎症の有無や他の臓器との位置関係、腎臓の炎症の有無の予測など治療に役立つ様々な情報を得ることができます。 通常のCT検査はレントゲン検査の5から10倍の被曝がありますが、被曝量を落としたCT検査でも尿路結石の診断には十分であることがわかってきました 施設によって被曝の程度は異なりますがレントゲンの2から5倍の被曝で検査ができる低線量CT検査が広がってきています。
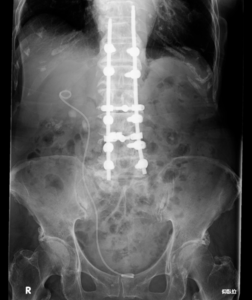
KUB

CT
尿路結石の治療
1)経過観察
腎臓結石で自然に出てくる可能性がある大きさ(10mm以下)の場合は経過観察が可能です。 それ以上の大きさの結石であっても腎臓からの尿の流れが悪くなければ(水腎症がなければ)定期的に検査を行いながら経過観察することもあります。
2)体外衝撃波結石破砕術(ESWL)
体外から体内に衝撃波を通して結石を細かくして体外に出しやすくする治療です。 レントゲン検査で見ることが出来る10mm程度の結石が良い適応とされています。 一度の治療でうまくいかない場合はESWLを繰り返して行ったり、その他の治療をお勧めすることがあります。 血液が固まりにくくなる薬を中断できない場合は実施することができません。
3)経尿道的尿路砕石術(TUL)
尿道からカメラ(内視鏡)を挿入し膀胱・尿管・腎盂腎杯の広い範囲の尿路結石を治療できます。 尿管・腎盂腎杯の結石は細い内視鏡を使用して治療を行います。 結石を破砕し可能な限り体外に取り除きます。 尿管自体も細いので一度に治療できる大きさ・数には限界があります。 尿管・腎盂腎杯結石の場合、一般的に20mmまでの結石を対象とします。 一度に治療しきれない場合には数回の治療を必要とする場合があります。 血液が固まりにくくなる薬を継続しての治療が可能な場合もあります。
4)経皮的尿路砕石術(PNL)
脇腹から背中の辺りの皮膚から腎臓を通して腎盂・腎杯にカメラを挿入して結石を破砕する治療です。 カメラを挿入した穴から結石を取り除きます。 尿管の細さよりも太いカメラを使用するのでより大きな結石でも治療できます。 大きな結石が治療できる一方、腎臓は血管の塊なので穴をあける時などに出血があったり、手術後に発熱があったりすることが多く実施される施設に限りがあります。 血液が固まりにくくなる薬を継続しての治療は難しいことが多いです。
5)経皮・経尿道的尿路砕石術(TUL+PNL , ECIRS)
最近行われるようになってきた内視鏡治療です。 TULとPNLを同時に行います。 TULとPNLの欠点を補いながら利点を享受できる有益な治療法ですが、PNLよりも有効性が高いことが言われていますが実施できる施設が少ない治療法です。
尿路結石に合併した発熱の治療について
尿路結石が原因となって腎盂腎炎による発熱がある場合は、腎盂腎炎の治療が優先で行われます。 結石の治療を優先すると増えた細菌が血液中に入り込み生命に関わる危険な状態になってしまうからです。 腎臓からの尿の流れが悪く(水腎症)なければ抗生剤の治療のみでおさまる可能性が高いですが、水腎症がある場合は腎臓・尿管に溜まった尿(細菌の増えた尿)を取り除く必要があります。
①経尿道的尿管ステント留置術:
尿道からカメラを挿入して腎臓から膀胱までの尿管全長に結石を迂回するストロー状の管を入れます。 腎臓や尿管に溜まった尿を膀胱に流すことで炎症を抑える手助けをします。 結石が尿管と癒着していたり、尿管が折れ曲がっていたりすると上手く入れられないことがあります。 また細い管なので尿がドロドロになっていたりすると詰まってしまうことがあります。
②経皮的腎瘻造設術:
脇腹から背中あたりの皮膚から腎臓を通して腎盂・腎杯に管を入れます。 ステントより太い管を入れるのでドロドロの尿でも上手く体外に出すことができます。 炎症を起こしている腎臓に管を入れることで通常よりも出血しやすい場合があります。
尿路結石の予防
尿路結石を経験した方の内、約半数の方が5年以内に再発すると言われています。 十分な量(1日2リットル以上)の水分摂取が有効とされています。 原因の一つとされている生活習慣病の予防も尿路結石の予防に繋がります。 減塩や過剰な糖分の摂取を控えることが大切です。 適度な運動も予防に大切です。 十分に生活習慣を改善しても再発を繰り返す場合は薬で再発の頻度を減らすことが出来る場合があります。
尿路結石の治療のゴール
尿路結石は再発する病気です。
一旦結石を取り除いても繰り返す可能性があります。 持続可能で無理をしすぎない予防が大切です。 痛みがなくても水腎症の状態が残っていれば腎臓の機能が悪くなります。 尿路結石の治療のゴールは腎臓機能の維持です。 定期的な状態のチェックだけでなく、少しでも不安があれば検査を受けるように心がけて下さい
参考資料
・尿路結石症診療ガイドライン2013
・上部尿路結石内視鏡治療マニュアル2018
・ウルトラ図解 尿路結石症(オールカラー家庭の医学)20206.

